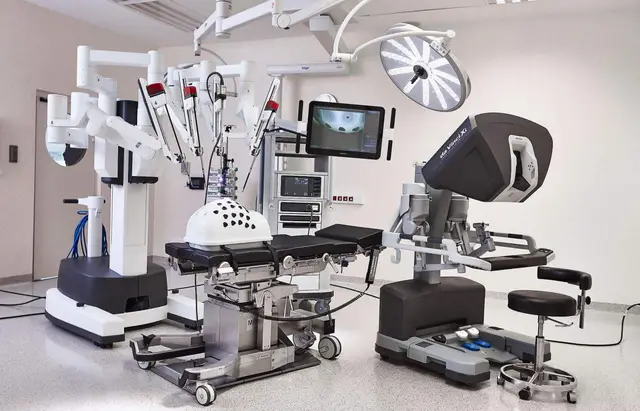
Technische Mechanismen: Von "verlängerten Händen" zu "präziser Kontrolle"
Das Da Vinci-Chirurgiesystem wurde ursprünglich von der amerikanischen Firma Intuitive Surgical entwickelt. Seine Kernstruktur umfasst die Hauptkonsole, das Roboterarmsystem, das 3D-Bildgebungssystem und die unterstützende Energieplattform. Der Arzt sitzt an der Hauptkonsole und steuert die Roboterarme über einen Joystick, um Fernoperationen durchzuführen. Im Vergleich zu herkömmlichen laparoskopischen Operationen konzentrieren sich die Vorteile des Robotersystems auf drei Aspekte:
Hohe Präzision: Der Roboterarm kann menschliches Zittern eliminieren, hat eine Gelenkfreiheit von bis zu sieben Achsen und kann anspruchsvolle Nähte, Anatomie und Schnitte durchführen;
Klares visuelles System: Bietet eine 10-fache Vergrößerung und hochauflösende 3D-Sicht, die das Erkennen von Blutgefäßen, Nervenverläufen und Gewebegrenzen erleichtert;
Bequemere Arbeitsposition: Ärzte müssen nicht lange stehen, was Müdigkeit verringert und die Konzentration erhöht.
Im Wesentlichen ist das Da Vinci-Chirurgiesystem kein "automatisierter Operationsroboter", es hat keine autonome Betriebsfähigkeit, sondern ist ein "Erweiterungssystem für Ärzte", das die Mensch-Maschine-Kollaboration betont, anstatt zu ersetzen.
Nehmen wir die transurethrale Prostataresektion als Beispiel: Bei herkömmlichen offenen Verfahren sind Einschnitte von über 15 cm erforderlich, während laparoskopische Instrumente schwerfällig sind. Roboteroperationen können jedoch in sehr kleinen Räumen präzise Abtrennungen und Nähte durchführen, was die postoperative Erholungszeit verkürzt.
Es ist genau dieses Konzept der "präzisen Vergrößerung der menschlichen Fähigkeiten", das chirurgische Roboter in bestimmten Bereichen zu unverzichtbaren Werkzeugen macht.
Echte Grenzen der Indikationen und des Anwendungsbereichs
Obwohl das Robotersystem in mehreren Ländern registriert und genehmigt wurde, konzentrieren sich seine Indikationen immer noch auf eine begrenzte Anzahl von Fachgebieten:
Urologie: Radikale Prostatektomie, partielle Nephrektomie;
Gynäkologische Tumoren: Hysterektomie, umfassende Exzision bei Gebärmutterhalskrebs;
Kolorektale Chirurgie: Beckenrekonstruktion bei niedrigem Rektumkarzinom;
Thoraxchirurgie: Mitralventilreparatur, Lungensegmentresektion;
Hals-Nasen-Ohren-Heilkunde: Schilddrüsen- und Zungenoperationen.
Diese Bereiche haben mehrere gemeinsame Merkmale: komplexe anatomische Strukturen, begrenzter Operationsraum und hohe Anforderungen an die Funktionsbewahrung. Das Robotersystem kann in solchen Verfahren seine Vorteile der "minimalinvasiven Präzision" am besten zur Geltung bringen.
Einige Krankenhäuser verwenden jedoch aus "Technikdemonstration" und wirtschaftlichen Anreizen das Robotersystem für routinemäßige minimalinvasive Operationen wie Cholezystektomien und Appendektomien, was zu Kontroversen in der Branche führt. Diese Operationen sind mit laparoskopischen Verfahren bereits sehr ausgereift, und der Roboter hat keinen signifikanten Vorteil gebracht, sondern die Belastung für die Patienten erhöht.
Daten zeigen, dass das Da Vinci-System in Nordamerika und Asien hauptsächlich für Krebsradikaloperationen verwendet wird; in einigen Regionen gibt es jedoch Anzeichen für einen "Missbrauch" von Roboteroperationen aufgrund fehlender regulatorischer Leitlinien. Zum Beispiel gab es in Taiwan Beschwerden von Bürgern, dass Krankenhäuser "übermäßig Roboteroperationen empfehlen", ohne die Kosten und Risiken ausreichend zu erläutern.
Daher sollte die Anwendung von Roboteroperationen, obwohl sie eine technologische Innovation darstellen, auf Indikationen beschränkt sein, die "Wertsteigerungen" bieten, um Ressourcenverschwendung und den Verlust des Vertrauens in die medizinische Versorgung zu vermeiden.
Doppelte Dimensionen der klinischen Ergebnisse und Datenanalyse
Die Bewertung, ob das Robotersystem eine "Innovation" darstellt, hängt entscheidend davon ab, ob seine klinische Wirksamkeit besser ist als die herkömmlicher Methoden.
Laut bestehenden Studien hat die Roboterchirurgie in den folgenden Indikatoren Vorteile:
Geringere Blutungsmenge während der Operation: Aufgrund der präzisen Handhabung sind Gefäßverletzungen seltener;
Kürzere Krankenhausaufenthalte: Hoher minimalinvasiver Grad, schnelle Genesung;
Bessere funktionelle Wiederherstellung nach der Operation: Höhere Wahrscheinlichkeit der Erhaltung von Urin- und Sexualfunktionen;
Geringere Umwandlungsrate während der Operation: Das heißt, die Fälle, in denen von minimalinvasiv auf offen umgeschaltet wird, sind seltener.
Nehmen wir das Beispiel Prostatakrebs: Multizentrische Studien in den USA zeigen, dass Patienten, die sich einer robotergestützten Prostatektomie unterzogen haben, in Bezug auf die Erhaltung der Urinkontrolle und der sexuellen Funktion besser abschneiden als bei offenen Operationen; die Tumorkontrollrate nach einem Jahr ist vergleichbar.
Ob diese Vorteile jedoch die hohen Kosten ausgleichen können, bleibt umstritten. Eine Kosten-Nutzen-Analyse des britischen National Health Service (NHS) weist darauf hin, dass die Kosten für eine Roboteroperation mehr als 3000 Pfund über den traditionellen minimalinvasiven Verfahren liegen, jedoch bei nicht-hochriskanten Fällen keine signifikanten Unterschiede in den langfristigen Ergebnissen bestehen.
Darüber hinaus hat die Lernkurve für Roboteroperationen eine lange Dauer. Neueinsteiger haben in den ersten 20 Operationen keinen Effizienz- oder Genauigkeitsvorteil, sondern vernachlässigen aufgrund der Abhängigkeit von der Systemvergrößerung das intuitive Urteil des Operateurs, was zu Fehlschlägen führen kann.
Daher ist die Annahme, dass "Roboter gleich besser" ist, nicht haltbar; die Effektivität hängt stark von der Erfahrung des Arztes, der Kalibrierung der Geräte und dem Komplexitätsgrad der Fälle ab.
Erfahrungen der Ärzte und die Realität der Lernkurve
Auf der Ebene der Ärzte hat die Einführung der Roboterchirurgie nicht nur die Handhabung verändert, sondern auch die berufliche Ausbildung und Denkweise neu gestaltet.
Zunächst hat sich der Arzt von "dem Operator am Operationstisch" zu "dem Koordinator hinter der Konsole" gewandelt und muss ein neues Wahrnehmungssystem für Gewebespannung, Instrumentenfeedback und räumliche Konstruktion aufbauen.
Zweitens ist die Bedienung des Da Vinci-Systems keine einfache Aufgabe. Obwohl das System eine Bewegungsabbildungslogik hat, erfordert das präzise Nähen, Binden und Abtrennen dennoch wiederholtes Training. Statistiken zeigen, dass Ärzte, die komplexe Roboterverfahren beherrschen, im Durchschnitt 40 bis 100 relevante Operationen durchführen müssen, um ein stabiles Niveau zu erreichen.
Dies führt auch zu einer "digitalen Kluft": Junge Ärzte passen sich schnell an, während ältere Ärzte in der Umstellung Widerstand erfahren.
Nach der Anpassungsphase berichten jedoch die meisten Ärzte, dass die Systembedienung "leichter" und "kontrollierbarer" ist. Einige Gynäkologen geben an, dass sie nach fünf aufeinanderfolgenden offenen Operationen eine halbtägige Pause benötigten, während die körperliche Belastung nach der Roboteroperation deutlich abnahm.
In Bezug auf die berufliche Entwicklung wird das Beherrschen der Robotertechnik zunehmend zu einer "Beförderungsvoraussetzung", und große Krankenhäuser beginnen, dies in ihre Ausbildungs- und Beförderungsstandards aufzunehmen. Dieser Trend hat auch die Entwicklung von Schulungsprogrammen für chirurgische Roboter, Simulationsplattformen und digitalen Lehrsystemen beschleunigt und die gesamte chirurgische Ausbildung vorangetrieben.
Hinter den institutionellen Herausforderungen und regulatorischen Differenzen
Die Verbreitung von Robotersystemen betrifft mehrere institutionelle Themen wie Gerätebeschaffung, Versicherungszahlungen, Patientenwahl und Branchenzertifizierung.
Erstens ist der Preismechanismus unklar. Derzeit sind die meisten Roboteroperationen in Festlandchina nicht in die Krankenversicherung aufgenommen, und die Kosten für Verbrauchsmaterialien pro Operation betragen zwischen 20.000 und 50.000 Yuan, was es den Patienten schwer macht zu beurteilen, ob die Kosten "angemessen" sind. Einige Krankenhäuser erheben Gebühren für die Roboterbedienung, klären jedoch nicht ausreichend über die klinischen Nutzenunterschiede auf, was zu Streitigkeiten führen kann.
Zweitens sind die Qualifikationsstandards für Ärzte uneinheitlich. Verschiedene Krankenhäuser haben unterschiedliche Schulungs- und Zertifizierungsprozesse für Roboterbediener, und es gibt Ärzte, die in kurzer Zeit eine Simulationstraining abgeschlossen haben und sofort mit der tatsächlichen Operation beginnen, was potenzielle Sicherheitsrisiken birgt.
Drittens gibt es kommerzielle Wege hinter der Beschaffung. Einige基层医院 führen Robotersysteme hauptsächlich aufgrund von "Markeneffekten" und "Leistungsanreizen" ein, nicht aus medizinischer Notwendigkeit, was die verzerrte Spannung zwischen der Verteilung medizinischer Ressourcen und dem Leistungssystem widerspiegelt.
Die FDA in den USA und die CE-Zertifizierung in der EU unterziehen Robotersysteme strengen Genehmigungsverfahren; die nationale Arzneimittelbehörde Chinas hat auch chirurgische Roboter in den grünen Genehmigungsweg für innovative Geräte aufgenommen. Mit dem Aufstieg inländischer Marken wie "TUMAI", "Weichuang" und "Tianzhihang" steht der chinesische Markt für chirurgische Roboter vor einem neuen Muster der inländischen Substitution und des Preiswettbewerbs.
Die zentrale Aufgabe des institutionellen Aufbaus besteht darin, die klinischen Wertgrenzen von Roboteroperationen klar zu definieren, transparente und faire Bewertungs- und Zahlungssysteme zu etablieren und die technologische Entwicklung auf die medizinische Grundidee "Patientenorientierung" zurückzuführen.
Mögliche Wege zur Neugestaltung der chirurgischen Zukunft
Roboterchirurgie ist kein "kurzfristiger Trend", sie definiert die Essenz des "Operierens" neu. In Zukunft könnten chirurgische Roboter in mehreren Richtungen tiefere Veränderungen erfahren:
Erhöhte "Intraoperativwahrnehmung": Integration von Druckfeedback, Temperaturerkennung und KI-unterstützter Bildverarbeitung, um die Operation intelligenter zu gestalten;
Individualisierte Operationen und intelligente Navigation: Kombination von präoperativen CT-, MRI- und anderen Daten zur individuellen Operationsplanung, um "digitale Zwillinge" für simulierte Operationen zu erstellen;
Fernoperationen: Mit Unterstützung von 5G und Hochgeschwindigkeits-Glasfasernetzwerken können Experten Operationen aus der Ferne steuern und die medizinische Gerechtigkeit in den Regionen verbessern;
Mensch-Maschine-Kollaborationstrainingsplattform: Aufbau eines virtuellen Trainingssystems zur Verkürzung der Lernzeit für Ärzte;
Miniaturisierung von chirurgischen Robotern: Zum Beispiel können Kapselroboter und flexible Roboter in enge innere Bereiche eindringen und die Operationsgrenzen erweitern.
Das gemeinsame Ziel dieser Entwicklungspfade ist es, Ärzten eine präzisere und leichtere Handhabung zu ermöglichen und gleichzeitig den Patienten eine sicherere und schnellere Genesung zu bieten.
Von "Technikdemonstrationen" zu "Routineverfahren" durchläuft die Roboterchirurgie eine doppelte Prüfung von technischer Rationalität und sozialer Wahrnehmung. Sie ist weder ein Mythos noch ein Witz, sondern eine Erweiterung eines medizinischen Werkzeugs. Der Schlüssel liegt nicht in der Brillanz der Technologie selbst, sondern darin, ob sie tatsächlich zur Verbesserung der Behandlungsergebnisse und zur Erweiterung der Fähigkeiten der Ärzte dient.