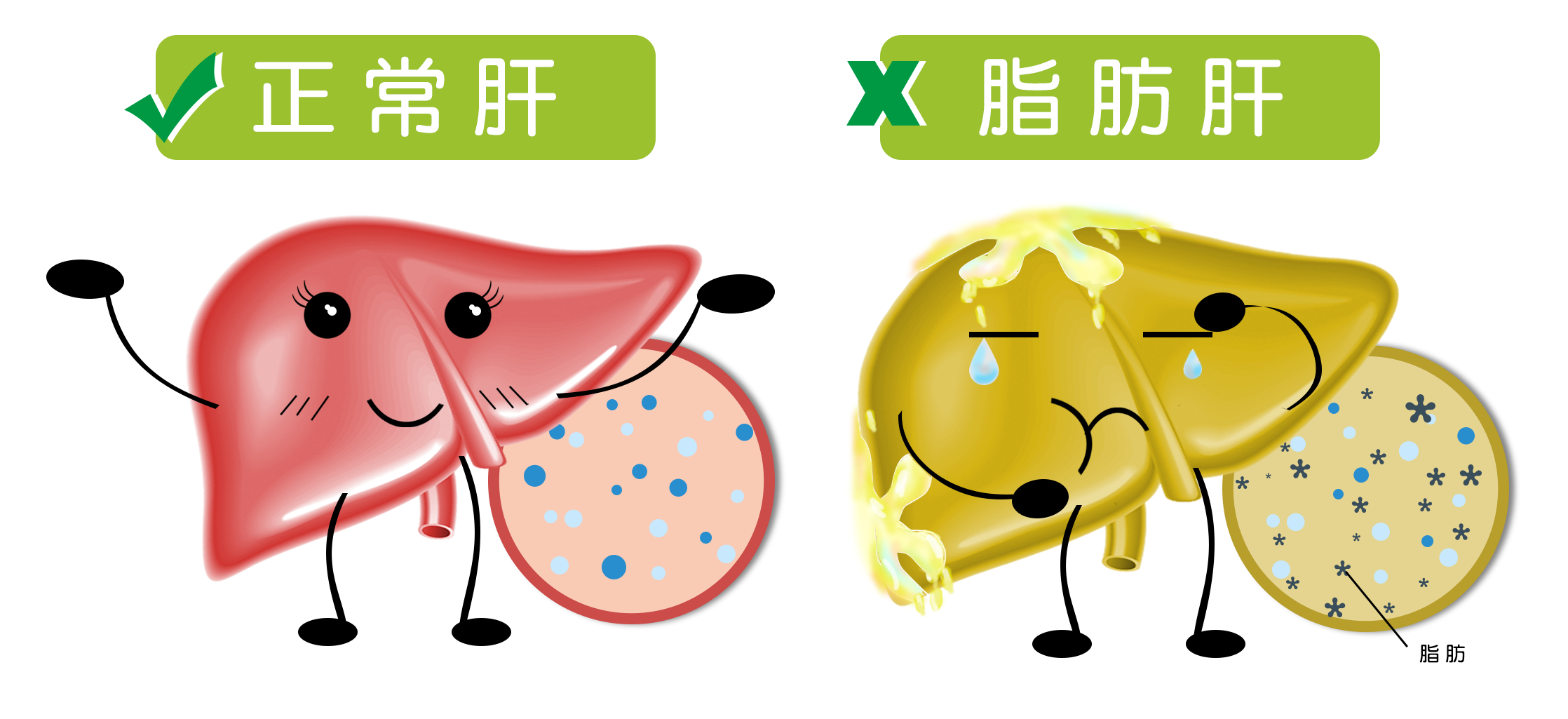
La enfermedad del hígado graso no es solo por comer demasiada grasa
La característica central de la enfermedad del hígado graso es la acumulación de gotas de grasa en los hepatocitos que supera la proporción normal (generalmente más del 5% del peso del hígado). En la concepción tradicional, se piensa que "hígado graso" significa "comer demasiada grasa", pero en realidad no es así. Las principales fuentes de grasa en el hígado provienen de tres vías:
Reabsorción de ácidos grasos libres del tejido adiposo (aproximadamente el 60%)
Grasa ingerida en la dieta (aproximadamente el 15%)
Grasa que el hígado convierte a partir de carbohidratos (aproximadamente el 25%)
Es decir, incluso si no se consume mucha grasa, si la dieta diaria se basa en arroz y harina refinados, azúcares y snacks altos en calorías, es fácil que se forme acumulación de grasa en el hígado debido a la "conversión de azúcar en grasa".
Además, la resistencia a la insulina es un preludio metabólico de la enfermedad del hígado graso. Cuando el cuerpo tiene una menor sensibilidad a la insulina, la glucosa tiene dificultades para entrar en las células y se ve forzada a convertirse en grasa almacenada en el hígado. Esta es también la razón por la que muchos pacientes con hígado graso presentan simultáneamente hiperglucemia, altos niveles de insulina e incluso diabetes tipo 2 en etapas tempranas.
Por lo tanto, el ajuste dietético para la enfermedad del hígado graso no es simplemente "comer menos grasa" o "comer menos carne", sino que debe realizarse una intervención integral enfocada en el control de la glucosa, la reconstrucción de la estructura nutricional y las vías metabólicas.
Objetivo central de la dieta: controlar la densidad energética y la estimulación de insulina
La estructura dietética tiene un impacto en la enfermedad del hígado graso que es mucho más profundo de lo que la gente imagina. Primero, es necesario aclarar dos palabras clave: "densidad energética" y "carga de insulina".
La densidad energética (Energy Density) se refiere a la cantidad de calorías que contiene un alimento por unidad de peso. Los alimentos de alta densidad energética (como los alimentos fritos, pasteles de crema, té con leche) no solo tienen un alto contenido calórico, sino que también son fáciles de consumir en exceso sin darse cuenta. Por otro lado, los alimentos de baja densidad energética (como verduras, granos enteros, legumbres) proporcionan saciedad mientras que tienen un contenido calórico relativamente bajo.
La carga de insulina (Insulin Load) se refiere al grado en que un tipo de alimento provoca la secreción de insulina después de ser consumido. Los alimentos con un alto índice glucémico (GI) y un alto índice de insulina provocan un aumento rápido de insulina, lo que estimula la síntesis de grasa y suprime la descomposición de grasa, aumentando la acumulación de grasa en el hígado.
En la práctica, la dieta debe ajustarse hacia la dirección de "reducir la densidad energética y controlar la estimulación de insulina", y los puntos clave incluyen:
Elegir granos enteros como alimentos principales (como arroz integral, avena, trigo sarraceno), evitando arroz blanco, harina blanca y otros carbohidratos de alto GI
Evitar bebidas azucaradas, postres y bebidas concentradas de fructosa
Aumentar la saciedad con verduras y legumbres, reemplazando snacks altos en calorías
Comer a horas y cantidades fijas, evitando el atracón y las cenas tardías
Por ejemplo, una porción de 300 calorías de papas fritas (aproximadamente 50 gramos) puede no ser suficiente para generar saciedad, mientras que la misma cantidad de calorías en arroz integral con sopa de tofu y verduras puede proporcionar satisfacción y estabilidad metabólica, que es la clave del control de la densidad energética.
“Comer más verduras” no es una solución mágica, prestar atención a la estructura de proteínas y grasas
Muchas personas, al enterarse de que tienen hígado graso, comienzan a comer solo vegetales, "solo verduras, frutas y gachas", intentando combatir lo "graso" con lo "ligero". Sin embargo, si este ajuste se desequilibra, puede tener el efecto contrario.
La reparación del hígado y el proceso de metabolismo de grasas dependen de una cantidad suficiente de proteínas de alta calidad. La ingesta insuficiente de proteínas puede llevar a una disminución en la velocidad de renovación de los hepatocitos, e incluso causar que la enfermedad del hígado graso progrese a fibrosis hepática.
Fuentes recomendadas de proteínas:
Proteínas animales: como pollo sin piel, pescado de mar, huevos (teniendo cuidado de no comer solo la clara y olvidar la colina en la yema)
Proteínas vegetales: como tofu, leche de soja, garbanzos, quinoa, etc.
Las grasas tampoco deben ser completamente rechazadas. Las grasas de alta calidad tienen un efecto regulador sobre el metabolismo de grasas, especialmente los alimentos ricos en ácidos grasos omega-3, que pueden mejorar la respuesta inflamatoria relacionada con la enfermedad del hígado graso.
Fuentes de grasas preferidas incluyen:
Aceite de linaza, aceite de oliva, nueces (controlar la cantidad)
Salmón, caballa y otros pescados de aguas profundas (no fritos)
Por el contrario, se deben evitar las siguientes fuentes de grasas:
Aceites vegetales refinados (como el aceite de restaurante que se ha calentado repetidamente)
Grasas animales (manteca, sebo)
Mantequilla, margarina, y otros alimentos que contienen ácidos grasos trans
Por lo tanto, una dieta realmente científica no es simplemente buscar "ligereza", sino controlar las "malas grasas", complementar con "buenas proteínas" y "buenas grasas", junto con una estructura adecuada de carbohidratos, para lograr un reequilibrio en el metabolismo del hígado.
¿Es aplicable el ayuno intermitente y la dieta baja en carbohidratos para el hígado graso?
En los últimos años, las dietas bajas en carbohidratos (Low Carb) y el ayuno intermitente (Intermittent Fasting) se han utilizado ampliamente en el tratamiento dietético del síndrome metabólico, la obesidad y la enfermedad del hígado graso. Los estudios muestran que estas dos formas tienen efectos en la mejora de la sensibilidad a la insulina y la reducción de la grasa hepática en poblaciones específicas.
Ventajas de la dieta baja en carbohidratos:
Reducción rápida del contenido de triglicéridos en el hígado
Disminución de los niveles de insulina en ayunas
Mejora de los indicadores de enzimas hepáticas (como ALT, AST)
Precauciones:
Una dieta estrictamente baja en carbohidratos o cetogénica no es adecuada para todos, especialmente para aquellos con hiperuricemia o enfermedades renales que deben tener precaución
En las etapas iniciales, puede aparecer una "respuesta de adaptación a los carbohidratos bajos", como fatiga, boca seca, estreñimiento, y se debe ajustar de manera gradual
Ventajas del ayuno intermitente:
Reducción de la ingesta calórica total
Aumento de la oxidación de grasas
Promoción de la "autofagia" celular, que puede tener un potencial beneficio para la reparación del hígado
Los patrones comunes incluyen 16:8 (limitando el tiempo de alimentación a 8 horas al día) o 5:2 (controlando la ingesta calórica durante dos días a la semana). Sin embargo, para personas con bajo peso, problemas gástricos o diabéticos, se debe intentar bajo la guía de un médico o nutricionista.
La clave de estas estrategias radica en "personalizar". Cualquiera que sea el método, la sostenibilidad y el equilibrio nutricional siempre son la base.
La elección de alimentos es más crucial que el total de calorías: bajo en azúcar ≠ alta en nutrientes
Un error en la intervención dietética para la enfermedad del hígado graso es el "miedo a las calorías". Muchos pacientes eligen ciegamente alimentos "bajos en calorías" y bebidas con edulcorantes, pero ignoran la densidad nutricional y el nivel de procesamiento.
Los siguientes errores dietéticos comunes merecen atención:
Sustituir el agua por bebidas con edulcorantes, que parecen controlar el azúcar, pero en realidad estimulan la secreción de insulina
Comer solo frutas en lugar de comidas, lo que lleva a un consumo excesivo de fructosa y aumenta la carga en el hígado
Consumir "ensaladas ligeras", pero aderezarlas con salsas altas en grasas y sodio, lo que resulta contraproducente
Hacer dietas de hambre, que a corto plazo parecen reducir peso, pero a largo plazo provocan un rebote más rápido y un daño más profundo al hígado
Por lo tanto, en la intervención dietética, se debe prestar más atención a la densidad nutricional y al nivel de procesamiento:
Elegir ingredientes naturales > alimentos altamente procesados
Enfocarse en la ingesta de proteínas y vitaminas > controlar solo las calorías
Combinar con ejercicio adecuado para aumentar el metabolismo basal
Por ejemplo, cambiar el desayuno de "pan blanco + mermelada" a "huevo cocido + gachas de arroz integral + verduras salteadas", puede que tenga un poco más de calorías, pero la calidad nutricional y la saciedad mejoran significativamente, lo que es más beneficioso para la reparación de la función hepática.
Análisis de casos: la transición de "comer menos" a "comer correctamente"
Caso 1: Sr. Lin, 35 años, ingeniero de TI
En un chequeo anual se le diagnosticó hígado graso moderado. Comenzó a comer muy poco, manteniendo su dieta solo con gachas de arroz y verduras, aunque su peso disminuyó 5 kg, un mes después sus niveles de transaminasas en suero aumentaron, se sentía fatigado y presentó incluso una leve hipoproteinemia.
Bajo la guía de un nutricionista, ajustó su dieta a tres comidas regulares con proteínas, grasas saludables y carbohidratos de bajo GI: en el desayuno añadió huevos y gachas de granos mixtos, en el almuerzo reemplazó la carne roja con tofu, y en la cena eligió pescado al vapor con verduras de hoja verde. Tres meses después, en el chequeo, las enzimas hepáticas habían disminuido, la grasa corporal se redujo y su estado mental mejoró notablemente.
Caso 2: Sra. Wang, 42 años, peso normal pero con hígado graso
No es obesa, le gusta beber jugo, comer postres y es sedentaria, al principio no se dio cuenta del riesgo. Después de ser diagnosticada con hígado graso, comenzó a prestar atención a la "carga de azúcar", sustituyó el jugo por agua de té, los postres solo los consumía en ocasiones festivas, y caminaba 30 minutos después de la cena. Seis meses después, la ecografía del hígado volvió a la normalidad y las fluctuaciones de glucosa se estabilizaron.
Estos dos casos demuestran que el ajuste dietético para la enfermedad del hígado graso no debe centrarse solo en las calorías, sino también en la lógica metabólica, la estructura nutricional y los hábitos de comportamiento.