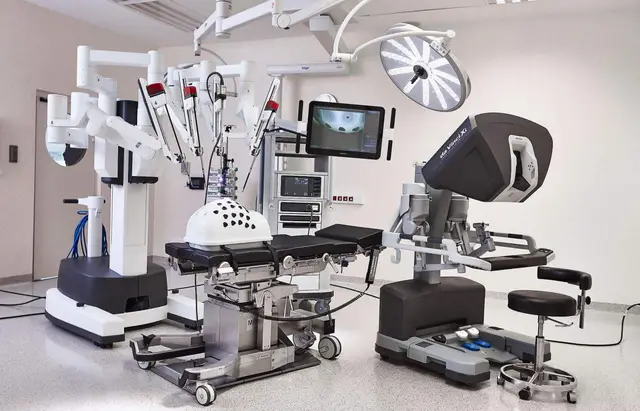
Teknisk mekanisme: Fra "forlengede hender" til "presis kontroll"
Da Vinci kirurgisystemet ble først utviklet av det amerikanske selskapet Intuitive Surgical, og dens kjernekomponenter inkluderer hovedkontrollstasjonen, robotarmsystemet, 3D-bildesystemet og det assisterende energiplattformen. Legen sitter ved hovedkontrollstasjonen og kontrollerer robotarmene med en joystick for å utføre fjernoperasjoner. Sammenlignet med tradisjonell laparoskopisk kirurgi, er fordelene med robotsystemet konsentrert om tre aspekter:
Høy presisjon i operasjoner: Robotarmen kan eliminere håndskjelving, og leddene har en frihetsgrad på opptil syv akser, noe som gjør det mulig å utføre kompliserte suturer, disseksjoner og klipping;
Visjonssystemet er tredimensjonalt og klart: Gir 10x forstørrelse og høyoppløselig 3D-syn, noe som gjør det lettere å identifisere blodkar, nervebaner og vevsgrense;
Mer komfortable operasjonsstillinger: Legen trenger ikke å stå lenge, noe som reduserer tretthet og øker konsentrasjonen.
I essensen er Da Vinci kirurgisystemet ikke en "autonom kirurgisk robot", det har ikke evnen til å operere selvstendig, men er et "forlengelsessystem for leger" som legger vekt på samarbeid mellom menneske og maskin, snarere enn erstatning.
For eksempel, ved transuretral prostatakreftoperasjon, krever tradisjonell åpen kirurgi et snitt på over 15 cm, mens laparoskopiske instrumenter er tunge, mens robotkirurgi kan utføre presis disseksjon og suturering i svært små rom, noe som reduserer restitusjonstiden etter operasjonen.
Det er nettopp denne ideen om "presis forstørrelse av menneskelig kapasitet" som gjør kirurgiske roboter til uunnværlige verktøy innen visse spesifikke områder.
Reelle grenser for indikasjoner og utbredelse
Selv om robotsystemet for kirurgi har blitt registrert og godkjent i flere land, er dets indikasjoner fortsatt konsentrert om et begrenset antall fagområder:
Urologi: Radikal prostatektomi, delvis nyre reseksjon;
Gynekologisk onkologi: Hysterektomi, omfattende reseksjon av livmorhalskreft;
Koloskopisk kirurgi: Bevaring av anus ved lav rektal kreftoperasjon;
Thoraxkirurgi: Mitralventil reparasjon, lunge reseksjon;
Hode- og halskirurgi: Thyroideakirurgi og tungeoperasjoner.
Disse områdene har flere felles trekk: komplekse anatomiske strukturer, begrenset operasjonsrom og høye krav til funksjonsbevaring. Robotsystemet kan maksimalt demonstrere sine "minimalt invasive og presise" fordeler i slike prosedyrer.
Imidlertid har noen sykehus, drevet av "teknologisk visning" og økonomiske insentiver, brukt robotsystemet til vanlige laparoskopiske inngrep som kolecystektomi og appendektomi, noe som har ført til bransjedebatt. Disse inngrepene er allerede svært modne med laparoskopi, og roboten har ikke brakt betydelige fordeler, men har snarere økt pasientens byrde.
Data viser at i Nord-Amerika og Asia brukes Da Vinci-systemet hovedsakelig til radikal kreftkirurgi; mens i enkelte områder, på grunn av mangel på reguleringsveiledning, er det tegn på "misbruk" av robotkirurgi. For eksempel har innbyggere i Taiwan klaget over at sykehus "overdrevne anbefalinger for robotkirurgi" uten å tilstrekkelig forklare kostnadene og risikoene.
Derfor, selv om robotkirurgi er en teknologisk innovasjon, må dens utbredelse fortsatt begrenses til indikasjoner som "gir verdiøkning" for å unngå ressursavfall og tap av tillit til helsetjenester.
Kliniske resultater og dataanalyse i to dimensjoner
Vurderingen av om robotsystemet for kirurgi er en "innovasjon" avhenger av om dets kliniske effekt er bedre enn tradisjonelle metoder.
Fra eksisterende studier ser det ut til at robotkirurgi har fordeler i følgende indikatorer:
Lavere blodtap under operasjonen: På grunn av presisjonen i operasjonen, er det mindre skade på blodkar;
Kortere sykehusopphold: Høyere grad av minimal invasivitet, raskere restitusjon;
Bedre funksjonsgjenoppretting etter operasjonen: For eksempel er sjansen for å bevare urin- og seksuell funksjon høyere;
Lavere konverteringsrate under operasjonen: Det vil si at tilfeller der man går fra minimal invasivitet til åpen kirurgi reduseres.
Når det gjelder prostatakreft, viser flermidlers studier i USA at pasienter som får robotassistert prostatektomi, har bedre sjanser for å bevare urin- og seksuell funksjon sammenlignet med åpen kirurgi; tumor kontrollraten ett år etter operasjonen er sammenlignbar.
Imidlertid er det fortsatt uenighet om hvorvidt disse fordelene er tilstrekkelige til å oppveie de høye kostnadene. En kostnad-nytte-analyse fra det britiske nasjonale helsevesenet (NHS) indikerer at kostnaden for robotkirurgi er over 3000 pund høyere per tilfelle enn tradisjonell minimal invasiv kirurgi, men det er ingen signifikante forskjeller i langsiktige resultater for ikke-høyrisiko tilfeller.
I tillegg har robotens læringskurve en tendens til å være lang, og nye kirurger har ikke noen fordel i effektivitet eller nøyaktighet i de første 20 operasjonene, men kan faktisk overse kirurgens intuitive vurdering på grunn av avhengighet av systemet for å forstørre synsfeltet, noe som kan føre til feilbehandling.
Derfor er vurderingen av "robot betyr bedre" ikke gyldig, og dens ytelse avhenger sterkt av kirurgens erfaring, utstyrsjustering og kompleksiteten i tilfellene.
Legenes erfaring og læringskurve for kontroll
På legens nivå har innføringen av robotkirurgi ikke bare endret måten å operere på, men også omformet yrkesopplæring og tankemønstre.
For det første har legen gått fra å være "operatør foran operasjonsbordet" til å bli "koordinator bak kontrollpanelet", og må derfor gjenoppbygge sin persepsjon av vevstryke, instrumentrespons og romlig konstruksjon.
For det andre er det ikke lett å betjene Da Vinci-systemet. Selv om systemet har en logikk for bevegelseskartlegging, krever det fortsatt gjentatt trening for å utføre presise suturer, ligaturer og disseksjoner. Ifølge statistikk må leger som mestrer komplekse robotprosedyrer, i gjennomsnitt gjennomføre 40-100 relaterte operasjoner for å oppnå et stabilt nivå.
Dette har også ført til en "digital kløft": unge leger tilpasser seg raskt, mens eldre leger opplever motstand i overgangen.
Men etter tilpasningsperioden rapporterer de fleste leger at systemoperasjonen er "enklere" og "mer kontrollerbar". Noen gynekologer har uttalt at de tidligere måtte hvile i et halvt døgn etter fem påfølgende åpne operasjoner, mens energiforbruket etter robotkirurgi er betydelig redusert.
I forhold til karriereutvikling har mestring av robotteknologi gradvis blitt et "opprykkkrav", og store sykehus begynner å inkludere det i opplæringsvurderinger og opprykksstandarder. Denne trenden har også stimulert rask utvikling av opplæringskurs for kirurgiske roboter, simuleringsplattformer og digitale undervisningssystemer, og fremmet en generell transformasjon av kirurgisk utdanning.
Institusjonelle utfordringer og reguleringskonflikter
Utbredelsen av robotsystemet for kirurgi involverer flere institusjonelle spørsmål som utstyrsinnkjøp, forsikringsbetaling, pasientvalg og bransjesertifisering.
For det første er prissettingsmekanismen uklar. For tiden er de fleste robotkirurgier i fastlands-Kina ikke dekket av helseforsikring, og kostnadene for forbruksvarer per operasjon kan være så høye som 20 000 til 50 000 yuan, noe som gjør det vanskelig for pasientene å vurdere om kostnadene er "verdt det". Noen sykehus tar betalt for robotoperasjonsgebyr, men informerer ikke pasientene om forskjellene i kliniske fordeler, noe som lett kan føre til tvister.
For det andre er standardene for legers kvalifikasjoner varierende. Ulike sykehus har forskjellige opplærings- og sertifiseringsprosesser for robotoperatører, og noen leger har fullført simuleringsopplæring på kort tid før de går over til faktiske operasjoner, noe som medfører potensielle sikkerhetsrisikoer.
For det tredje er det kommersielle veiene bak innkjøpene. Noen lokale sykehus har innført robotsystemer hovedsakelig på grunn av "merkevareeffekt" og "ytelsesdriv", snarere enn medisinsk nødvendighet, noe som reflekterer den forvrengte spenningen mellom medisinsk ressursfordeling og ytelsessystemet.
Den amerikanske FDA og EU CE-sertifiseringer har strenge godkjenningsprosedyrer for robotsystemer; Kinas nasjonale medisinske produktadministrasjon har også inkludert kirurgiske roboter i den grønne kanalen for godkjenning av innovative enheter. Med fremveksten av innenlandske merker som "TUMAI", "MICRO" og "TIANZHIHANG", står det kinesiske markedet for kirurgiske roboter overfor en ny situasjon med innenlandsk substitusjon og priskonkurranse.
Kjerneoppgaven for institusjonsbygging er å klargjøre de kliniske verdigrensene for robotkirurgi, etablere en transparent og rettferdig evaluerings- og betalingsmekanisme, og veilede teknologisk utvikling tilbake til den medisinske intensjonen om "pasientsentrert" tilnærming.
Mulige veier for å rekonstruere fremtiden for kirurgi
Robotkirurgi er ikke en "kortvarig trend", den redefinerer essensen av "å operere". I fremtiden kan kirurgiske roboter dykke dypere inn i følgende retninger:
Forbedret "intraoperativ persepsjon": Integrering av trykkrespons, temperaturfølsomhet og AI-assistert bildebehandling for å gjøre operasjonen mer intelligent;
Tilpasset kirurgiske prosedyrer og intelligent navigasjon: Kombinere preoperative CT-, MR- og andre data for individuell preoperativ planlegging, og oppnå "digital tvilling" simulert kirurgi;
Fjernkirurgi: Med støtte fra 5G og høyhastighets fiberoptiske nettverk, oppnå ekspertstyrt kirurgi på avstand, og forbedre regional medisinsk rettferdighet;
Plattform for menneske-maskin samarbeidstrening: Bygge et virtuelt treningssystem for å forkorte læringssyklusen for leger;
Miniaturisering av kirurgiske roboter: Som kapselroboter og fleksible roboter som går inn i trange områder, utvide operasjonsgrensene.
Det felles målet for disse utviklingsveiene er å gjøre det lettere og mer presist for leger å operere, samtidig som pasientene får en tryggere og raskere restitusjon.
Fra "teknologisk visning" til "vanlig metode", opplever kirurgiske roboter en dobbel test av teknologisk rasjonalitet og samfunnsmessig anerkjennelse. Det er verken en myte eller en vits, men en utvidelse av et medisinsk verktøy. Nøkkelen ligger ikke i hvor imponerende teknologien er, men i om den faktisk tjener til å forbedre behandlingsresultatene og forsterke legens evner.