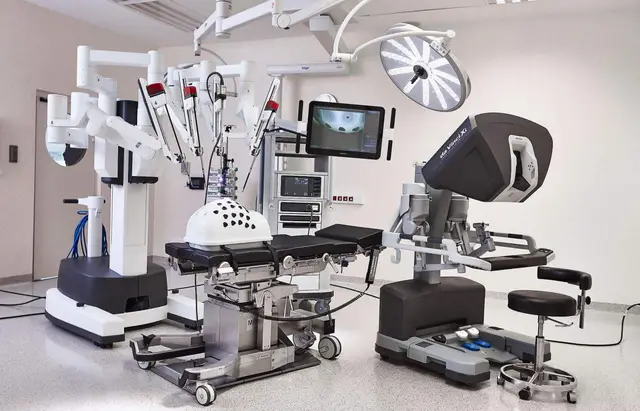
技術機制:從“延伸雙手”到“精密控制”
達文西手術系統最早由美國Intuitive Surgical公司開發,其核心結構包括主控台、機械臂系統、三維影像系統與輔助能量平台。醫生坐在主控台上,通過操縱桿控制器人手臂,實現遠程操作。與傳統腹腔鏡手術相比,機器人系統的優勢集中在三個方面:
精細操作能力強:機械臂可消除人手震顫,關節自由度高達七軸,可完成高難度縫合、解剖與剪切;
視覺系統立體清晰:提供10倍放大、高清3D視野,便於識別血管神經走行與組織界面;
操作姿勢更舒適:醫生無需長時間站立,可減少疲勞,提高專注力。
本質上,達文西手術系統並非“自動手術機器人”,它不具備自主操作能力,而是一個“醫生延伸系統”,強調人機協作而非替代。
以經尿道前列腺切除術為例,傳統開放術需15厘米以上切口,腹腔鏡術器械笨重,而機器人手術則可在極小空間內完成精細剝離與縫合,減少術後恢復時間。
正是這種“精密放大人手能力”的理念,使手術機器人在某些特定領域成為不可替代的利器。
適應症與推廣範圍的真實邊界
儘管機器人手術系統已在多個國家註冊獲批,但其適應症仍集中在有限科目:
泌尿外科:前列腺癌根治術、腎部分切除術;
婦科腫瘤:子宮切除術、宮頸癌廣泛切除;
結直腸外科:低位直腸癌保肛手術;
心胸外科:二尖瓣修復術、肺段切除術;
頭頸外科:甲狀腺與舌根手術。
這些領域有幾個共同特徵:解剖結構複雜、操作空間狹小、保留功能要求高。機器人系統在此類術式中能最大程度體現其“微創精確”的優勢。
然而,一些醫院出於“炫技”與經濟驅動,將機器人系統用於普通膽囊切除、闌尾切除等常規微創手術,引發行業爭議。這類手術原本腹腔鏡已非常成熟,機器人未能帶來顯著優勢,反而增加患者負擔。
數據顯示,在北美和亞洲地區,達文西系統主要用於癌症根治術;而在部分地區,由於缺乏監管指引,機器人手術存在“濫用”跡象。例如,台灣地區曾有民眾投訴醫院“過度推薦機器人手術”,卻未充分說明其費用與風險。
因此,機器人手術雖為技術革新,其推廣仍需限定於“有價值提升”的適應症之內,才能避免資源浪費與醫療信任損耗。
臨床效果與數據分析的雙重維度
評價機器人手術系統是否為“革新”,核心在於其臨床療效是否優於傳統方式。
從已有研究來看,機器人手術在以下幾項指標中具有優勢:
術中出血量更低:由於操作精細,血管損傷更少;
住院時間更短:微創程度高,恢復快;
術後功能恢復更好:如保留排尿、性功能概率更高;
術中轉換率更低:即由微創改為開放的情況減少。
以前列腺癌為例,美國多中心研究表明,採用機器人前列腺切除的患者在保留尿控與性功能方面優於開放手術;術後一年腫瘤控制率相當。
然而,這些優勢是否足以抵消其高昂成本?仍存在分歧。一項英國國民醫療服務體系(NHS)的成本效益分析指出,機器人手術每例費用比傳統微創高出3000英鎊以上,但在非高危病例中,長期結局無明顯差異。
此外,機器人的學習曲線較長,新入門醫生前20台手術並無效率或準確率優勢,反而因依賴系統放大視野而忽略術者直覺判斷,出現誤傷病例。
因此,“機器人等於更好”的判斷並不成立,其效果表現高度依賴醫生經驗、設備調校與病例複雜度的匹配程度。
醫生的體驗與操控學習曲線的現實
在醫生層面,機器人手術的引入不僅改變了操作方式,更重塑了職業技能訓練與思維模式。
首先,醫生從“手術台前的操作者”轉為“控制台後的調度者”,需重新建立對組織張力、器械反饋與空間構建的感知體系。
其次,操作達文西系統並非易事。雖然系統具有動作映射邏輯,但要完成精準縫合、結扎、解剖等動作仍需反覆訓練。據統計,熟練掌握複雜機器人術式的醫生平均需完成40~100例相關手術,方能達成穩定水平。
這也導致了“數位鴻溝”:年輕醫生適應迅速,中老年醫生反而在轉換中產生排斥。
但在適應期過後,多數醫生反饋系統操作“更輕鬆”“更可控”。部分婦科醫生表示,以往連續5台開放術後需休息半天,而機器人手術操作結束後體力消耗明顯下降。
在職業發展維度,掌握機器人技術逐漸成為“晉升門檻”,大型醫院開始將其納入住培考核與晉升標準。這種趨勢也刺激手術機器人培訓課程、模擬平台與數位教學系統迅速發展,推動外科教育整體轉型。
制度挑戰與監管分歧的背後博弈
機器人手術系統的普及,涉及設備採購、保險支付、患者選擇與行業認證等多個制度性議題。
一是定價機制不清。目前,中國大陸大多數機器人手術未納入醫保,單台手術耗材費用高達2~5萬元不等,費用是否“物有所值”,患者難以判斷。部分醫院收取機器人操作費,但未向患者明確其臨床獲益差異,易引發糾紛。
二是醫生資格標準不一。不同醫院對機器人操作者培訓與認證流程參差不齊,有醫生在短期內完成模擬訓練即上手實際手術,帶來潛在安全隱患。
三是採購背後的商業化路徑。一些基層醫院引入機器人系統主要出於“品牌效應”“績效拉動”,而非醫療必需,反映出醫療資源配置與績效制度之間的扭曲張力。
美國FDA、歐盟CE認證對機器人系統實行嚴格審批;中國國家藥監局也已將手術機器人列入創新器械審批綠色通道。隨著國產品牌如“圖邁”“微創”“天智航”的興起,中國手術機器人市場正面臨國產替代與價格競爭的新格局。
制度建設的核心任務是:明確機器人手術的臨床價值邊界,建立透明、公平的應用評估與支付機制,引導其技術發展回歸“以患者為中心”的醫學初衷。
重構外科未來的可能路徑
機器人手術並非一項“短期風口”,它正在重新定義“動刀”的本質。未來,手術機器人可能在以下幾個方向深化變革:
“術中感知”能力增強:集成壓力反饋、溫度感應與AI輔助圖像識別,使操作更智能;
術式定制化與智能導航:結合術前CT、MRI等數據進行個體化術前規劃,實現“數字孿生”模擬手術;
遠程手術:在5G與高速光纖網絡支持下,實現專家異地遙控手術,提升區域醫療公平性;
人機協同訓練平台:構建虛擬現實訓練系統,縮短醫生學習周期;
手術機器人微型化:如膠囊機器人、柔性機器人進入腔內狹窄部位,拓展操作邊界。
這些發展路徑的共同目標,是讓醫生更精準、更輕鬆地操作,同時讓患者更安全、更快速地康復。
從“炫技展示”走向“常規手段”,手術機器人正經歷技術理性與社會認知的雙重考驗。它既不是神話,也不是笑話,而是一種醫療工具的延展。關鍵不在於技術本身多炫目,而在於它是否真正服務於治療效果的提升與醫生能力的放大。