在廣州城郊一棟不起眼的五層建築裡,正進行著一場關於生命尊嚴與社會責任的特殊實驗。這座建築的一至三層是民營透析中心,四層卻是一個繁忙的服裝廠,58名尿毒症患者在這裡同時扮演著病人与工人的雙重角色。他們中年齡最大的60歲,最小的僅18歲,每天穿梭於透析機與縫紉機之間,用縫製衣物的收入支付透析費用,再用透析後的身體繼續投入工作。這種"以工養醫"的模式,既展現了尿毒症患者自強不息的生存智慧,也折射出我國慢性腎病群體面臨的系統性困境。本文將深入剖析這一現象的成因、運作機制、積極意義與潛在問題,並探討如何構建更為完善的尿毒症患者社會保障體系。
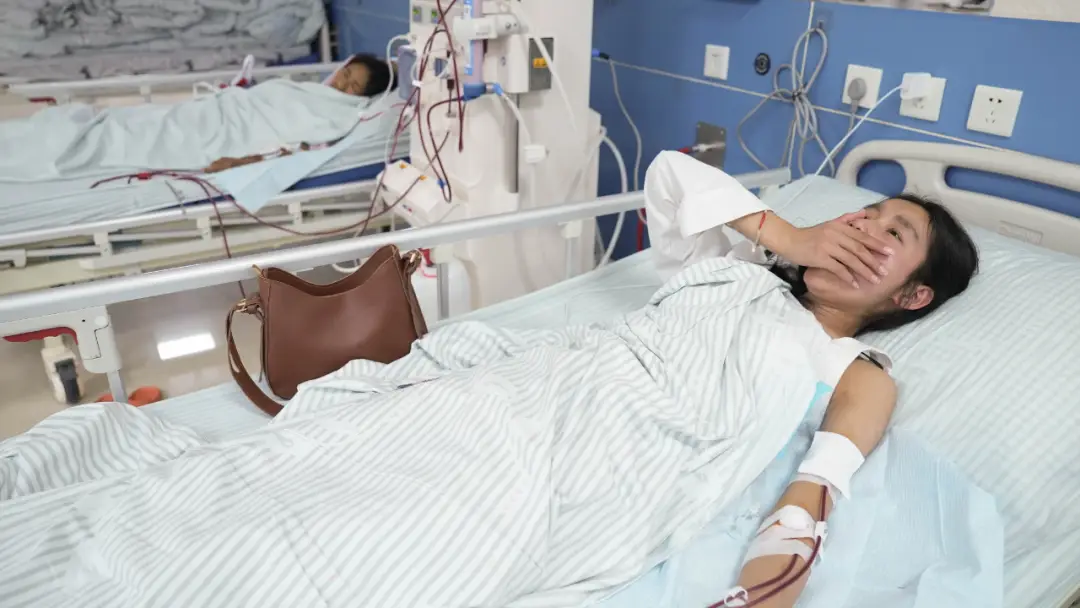
尿毒症,作為慢性腎臟病的終末期表現,已成為我國公共衛生領域不可忽視的挑戰。根據中國腎臟疾病數據系統統計,截至2024年底,我國尿毒症患者已超過200萬人,其中接受透析治療的患者達118.3萬例,且每年新增約2萬病例。這些數字背後,是一個個被疾病改變命運的生命故事。尿毒症患者需要終身依賴血液透析或腹膜透析來維持生命,通常每週需進行三次透析,每次四小時,這一治療過程將伴隨他們直至生命終點。
經濟負擔是尿毒症患者面臨的首要挑戰。儘管2012年血液透析被納入大病醫保,大部分地區報銷比例提升至90%左右,但透析自付部分、併發症治療、藥物費用、交通及在透析中心附近租房的支出疊加,對失去勞動能力的患者仍是沉重負擔。不同地區的醫保政策差異更加劇了這種不平等——部分地區透析費僅報銷70%左右,患者每年需自付3-4萬元;而有些地區設置報銷上限(如每月4000元),超出部分需患者全額承擔。一位湖南籍工人透露,因老家報銷額度不足,他不得不將每週3次透析改為2週5次,每月仍需自付2000多元,幾乎相當於當地農村家庭的整月收入。
就業歧視構成了第二重障礙。尿毒症患者往往因體力下降、需定期透析而被勞動市場排斥。43歲的張順在得病前是沿海制衣廠的熟練裁縫,用幾十年勞作換來縣城一套房;患病後,他輾轉求醫,積蓄、工作、婚姻連同殘存的排尿能力一起流失,最終困在老家"坐吃山空"。類似遭遇在尿毒症群體中極為普遍——他們曾從事外賣員、司機、裝修工等各種職業,得病後卻被視為"負擔"而遭解雇。許多人嘗試隱藏病情"小偷一樣"工作,或選擇夜班以配合白天透析,但最終都因身體不堪重負而退回到病床上。
社會隔離則是無形的第三重打擊。尿毒症患者描述的老家生活充滿孤獨與停滯:"日子長在兩張床上,一張在家,窗戶緊閉;另一張在醫院,'黑麻麻的病人釘在越來越擠的透析室'"。連接這兩張床的,是一輛風雨無阻、每週三次往返"續命"的電動車。在醫療資源匱乏地區,有的患者甚至需要長途跋涉到市級醫院透析。國家衛健委2025年數據顯示,全國仍有72個常住人口超10萬的縣,其公立綜合醫院不具備血液透析服務能力。
正是這種系統性困境催生了廣州的"以工養醫"模式。2021年起,兩項政策變化為尿毒症患者異地謀生創造了條件:一是國家醫保局啟動門診慢特病治療費用跨省直接結算試點,將尿毒症透析納入其中;二是廣東省率先取消靈活就業人員參保戶籍限制。借此東風,廣州數十家民營透析中心開始嘗試"醫療-就業"結合模式,吸引全國各地的尿毒症患者前來。這些中心通常二三層為透析室,四層設服裝廠、手工坊等,患者在此打工賺錢支付醫療費,形成自給自足的微型生態系統。
廣州城郊這家民營透析中心的五層建築,實際上是一個精心設計的"醫療-工業複合體"。清晨,一群手臂上凸起透析血管的工人湧入大樓,開始日復一日的生存循環。四樓服裝廠內,58雙黑瘦的手在縫紉機間穿梭,技術好的車褲子,細心的剪線頭,眼力好的查貨,年長的打掃廢布條——根據各自身體狀況分配不同工序,日产能最高可達兩千件。中午時分,工人們分批乘電梯下到三樓透析室,從生產者轉變為患者,讓機器代替衰竭的腎臟過濾血液中的毒素。四小時後,他們又回到生產線,直到晚上十點多。
這種模式的經濟邏輯體現在兩個層面。對患者而言,通過勞動獲得收入與尊嚴,同時確保治療不中斷。"存不到錢,但能養活自己",在工廠包吃住並提供每月400元"控水獎金"的情況下,工人的工資基本能覆蓋醫療和生活支出。張順作為"勞模",月收入約4500元,扣除各項費用後結餘的1000多元用於打營養針(238元/針),"打完有力氣繼續賺錢"。對透析中心而言,這種模式既保證了穩定病源(廣州此類中心近半數床位被"打工患者"占據),又通過醫保報銷獲得可持續的醫療收入。

心理與社會效益同樣顯著。主管那句"風吹不著,雨打不著,讓咱們病人過正常人一樣的生活"被張順深深銘記。對長期遭受社會排斥的尿毒症患者而言,能夠自食其力、不再成為家庭負累,這種尊嚴感的價值難以用金錢衡量。35歲的邱秀蘭因病失業後在雲南家中"躺了"五年,靠丈夫供養和照顧兩個孩子;來到廣州後,她重獲經濟自主權和社會身份。工友間的互助文化也緩解了孤獨感——貨不夠分時,"把活兒讓點兒給家裡有小孩的"成為不言而喻的規矩。
然而,這一模式也處於規則的灰色地帶,引發諸多爭議。首先,醫療場所與生產車間混用存在安全隱患,水杯裡混著蛋白粉、透析中備著速效救心丸和彩虹糖的場景,暗示著健康風險。其次,尿毒症患者本應保證充足休息,但張順們"早七點到晚十點"的工作強度顯然超出醫學建議。再者,這種模式本質上依賴醫保基金——廣東透析費報銷比例約90%,患者勞動創造的"福利"實則來源於公共醫療資金。最後,工傷認定、勞動權益保障等法律問題尚處真空狀態。
更深層的倫理困境在於:這是真正的賦權,還是另一種形式的剝削?民營透析中心確實為患者提供了生存空間,但患者也成為了中心實現"醫療營收"的關鍵資源。這種相互依存關係是否平衡?當"勞模"張順需通過超負荷工作來支付營養針費用時(一針相當於縫600條褲腳的工錢),我們看到的是一種令人心酸的"生存內卷"。而生產線上的層級分化——健康工人主導"頭部車間",腎友工人堆積在技術門檻低的"尾部",更折射出這一模式的局限性。
從更廣視角看,尿毒症群體的困境折射出我國慢性病管理體系的不足。慢性腎臟病發展周期可長達20年,但早期篩查和干預機制缺失,許多患者直到終末期才確診,前期"死馬當活馬醫"的支出已掏空家底。將透析納入大病醫保雖緩解了經濟壓力,但預防、治療、康復的全周期管理仍未形成。當200萬尿毒症患者每年產生1500億元理論治療需求時,僅靠事後醫療救助顯然不可持續。

廣州"以工養醫"模式正是在這些制度縫隙中生長出的草根創新。它既利用了醫保政策鬆動的機會窗口,也回應了民營透析中心獲取穩定病源的需求,更滿足了患者對工作尊嚴的渴望。但這種模式的可持續性和可複製性仍存疑——它高度依賴特定政策環境(如廣東較高的透析報銷比例)、地域經濟特徵(如廣州服裝產業鏈)以及患者群體特質(如有勞動技能的中青年患者)。
